Souvent considérée comme un simple problème esthétique, la mycose des ongles est en réalité une infection qui peut s’aggraver et se propager si elle n’est pas traitée correctement. Explications sur une affection qui concerne des millions de Français.
Un problème de santé sous-estimé
Parler de ses ongles abîmés reste tabou pour beaucoup. Pourtant, l’onychomycose touche environ 10 % de la population française, un chiffre qui grimpe à 30 % chez les seniors. Cette infection fongique, loin d’être anecdotique, représente près de la moitié des pathologies unguéales rencontrées en consultation dermatologique.
Le problème réside dans la banalisation de cette affection. Nombreux sont ceux qui attendent des mois, voire des années, avant de s’en préoccuper sérieusement. Or, une mycose négligée ne disparaît jamais spontanément. Elle progresse lentement mais sûrement, contaminant les ongles voisins et devenant de plus en plus difficile à éradiquer. Face à ce constat, de nouvelles approches thérapeutiques ont vu le jour. Selon le site Orthovital, la photothérapie par lumière bleue offre désormais une alternative aux traitements classiques, permettant de cibler les champignons responsables sans recourir aux produits chimiques.
Comment attrape-t-on une mycose des ongles ?
Les champignons responsables des mycoses se trouvent partout dans notre environnement. Ils prolifèrent particulièrement dans les milieux chauds et humides : sols des piscines publiques, tapis de douche des salles de sport, vestiaires collectifs. Une simple marche pieds nus dans ces lieux suffit à entrer en contact avec ces micro-organismes.
Mais la contamination ne signifie pas infection systématique. Pour qu’une mycose s’installe, plusieurs conditions doivent être réunies. Un ongle fragilisé par un choc ou des microtraumatismes répétés offre une porte d’entrée aux champignons. Une transpiration excessive des pieds, le port prolongé de chaussures fermées ou un système immunitaire affaibli favorisent également le développement de l’infection.
Le pied d’athlète, cette mycose cutanée qui provoque démangeaisons et desquamation entre les orteils, constitue souvent le point de départ. Sans traitement, les champignons migrent progressivement vers les ongles, où ils trouvent un environnement favorable à leur prolifération.
Les complications possibles
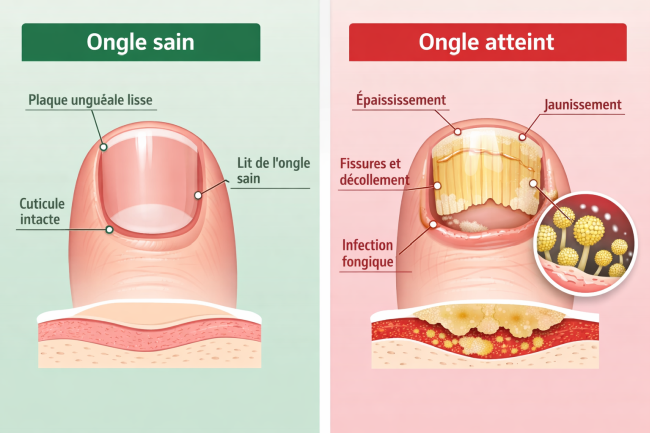
Au-delà de l’aspect inesthétique, une mycose des ongles non traitée peut entraîner diverses complications. L’ongle infecté, devenu épais et déformé, peut exercer une pression douloureuse sur le lit unguéal. La marche devient alors inconfortable, modifiant parfois la posture et provoquant des douleurs articulaires secondaires.
Chez les personnes diabétiques, les risques sont plus sérieux. La neuropathie périphérique, fréquente dans cette population, diminue la sensibilité des pieds. Une mycose peut ainsi évoluer sans être remarquée et favoriser l’apparition de plaies ou de surinfections bactériennes potentiellement graves.
Les personnes immunodéprimées doivent également surveiller attentivement leurs ongles. Une infection fongique localisée peut, dans certains cas, se disséminer et provoquer des complications systémiques.
Les traitements conventionnels et leurs limites
Face à une mycose des ongles, le parcours thérapeutique suit généralement un schéma bien établi. La première étape consiste souvent à se rendre en pharmacie pour acquérir un traitement local sans ordonnance. Vernis antifongiques, solutions filmogènes ou crèmes sont alors appliqués quotidiennement pendant plusieurs semaines.
Ces traitements topiques présentent une efficacité variable, estimée entre 40 et 70 % pour les infections légères à modérées. Leur principale limite réside dans la difficulté du principe actif à traverser l’épaisseur de l’ongle pour atteindre le foyer infectieux.
Lorsque le traitement local échoue, le médecin peut prescrire des antifongiques par voie orale. Plus efficaces, ces médicaments agissent de l’intérieur en atteignant la matrice de l’ongle via la circulation sanguine. Toutefois, leur utilisation sur plusieurs mois nécessite une surveillance hépatique régulière en raison de leur toxicité potentielle.
C’est face à ces contraintes que de nombreuses personnes abandonnent leur traitement prématurément, contribuant aux échecs thérapeutiques et aux récidives fréquentes.
La prévention au quotidien
Mieux vaut prévenir que guérir : cet adage prend tout son sens concernant les mycoses des ongles. Quelques gestes simples permettent de limiter considérablement les risques.
Après la douche ou la piscine, sécher soigneusement ses pieds, notamment entre les orteils, prive les champignons de l’humidité dont ils ont besoin. Changer régulièrement de chaussures et opter pour des modèles respirants maintient un environnement peu favorable à leur développement.
Dans les lieux publics à risque, porter des sandales constitue une barrière efficace contre la contamination. Enfin, éviter le partage des accessoires de pédicure et désinfecter régulièrement ses propres outils complète ces mesures préventives.
Quand consulter un professionnel ?
Si les symptômes persistent malgré un traitement de plusieurs semaines ou si l’infection s’étend rapidement, une consultation médicale s’impose. Les personnes diabétiques ou immunodéprimées doivent consulter dès les premiers signes suspects.
Un diagnostic précis, parfois confirmé par un prélèvement mycologique, permet d’identifier le champignon responsable et d’adapter le traitement en conséquence. Un ongle qui change de couleur ou de texture mérite toujours d’être surveillé et, si nécessaire, montré à un dermatologue.